
Continuando con el tema de los trastornos hipertensivos en el embarazo, esta vez amigos de steemit y de @stem-espanol, les traigo un poco mas de esta patología, espero sea de su agrado y de su interés.
FISIOPATOLOGIA DE LA HIPERTENSION ARTERIAL.
Tenemos que la presión arterial, esta generada por la contracción cardiaca, momento en el cual se produce su máxima expresión, la cual va a estar dada por la presión arterial sistólica, durante su eyección, seguidamente se va a producir relajación cardiaca, con caída de la presión a su nivel basal, la cual va a estar representada, por la presión arterial diastólica.
Tendríamos entonces que la “presión arterial media” se podría definir como una función del gasto cardiaco y de la resistencia periférica, la cual va a estar ubicada entre la presión arterial sistólica y la diastólica; la presión arterial media suele estar regulada dentro de unos márgenes que permitan la perfusión tisular.
Los mecanismos básicos que suelen mantener la presión arterial dentro de sus límites son:
1) MECANISMO A NIVEL DE LOS BARORRECEPTORES
Suele producirse una respuesta instantánea que regula la presión arterial, controlando las descargas vegetativas del tronco cerebral. Estos receptores especializados por los cambios de presión, se van a encontrar ubicados en el seno carotideo (a nivel del cuello), detectando la variaciones de la presión arterial media, y trasmitiendo la información al tronco cerebral, las respuestas eferentes procedentes del tronco son de tipo adrenérgicos, ellas van a modular la frecuencia cardiaca, la contractibilidad del musculo cardiaco y la resistencia vascular periférica, con el objeto de retornar a la presión arterial a su punto de ajuste previo.
2) MECANISMO DEL SISTEMAMA RENINA ANGIOTENSINA
Tenemos entonces que el riñón va a producir renina a nivel de las células yuxtaglomerulares, esta renina a su vez va actuar sobre una proteína plasmática llamada “sustrato de renina” produciendo angiotensina I, la cual va a ser transformada en angiotensina II, por acción de la enzima convertidora que está ubicada en el pulmón, denominada convertasa; la angiotensina II es un potente vasoconstrictor, que va a provocar aumento de la resistencia periférica y estimulación de la zona glomerular de la corteza suprarrenal estimulando de esta manera la secreción de aldosterona.
La aldosterona es una hormona mineralcorticoide que induce la reabsorción de sodio y agua por el riñón. Otros factores que son capaces de permitir la liberación de renina por el aparato yuxtaglomerular son: 1) cambios de la presión en la perfusión renal, 2) cambios en los niveles de sodio del túbulo renal distal, 3) los estímulos beta adrenérgicos y finalmente la influencia de las prostaglandinas de producción local.
3) VOLUMEN PLASMATICO
Tenemos que el volumen plasmático debe ser ajustado dentro de unos límites que puedan mantener el grado de perfusión tisular adecuada. Los riñones intervienen en el mantenimiento del volumen plasmático, principalmente cuando hay depleción de líquido extracelular, reabsorbiendo a el sodio y al agua.
Dicho esto, podemos introducirnos nuevamente en los trastornos hipertensivos en el embarazo, y haciendo un pequeño recordatorio, teníamos que la clasificación de estos trastornos seria:
1) Hipertensión arterial crónica
2) Preeclampsia leve y severa
3) Eclampsia
4) Hipertensión arterial crónica + preeclampsia sobreagregada
5) Hipertensión gestacional

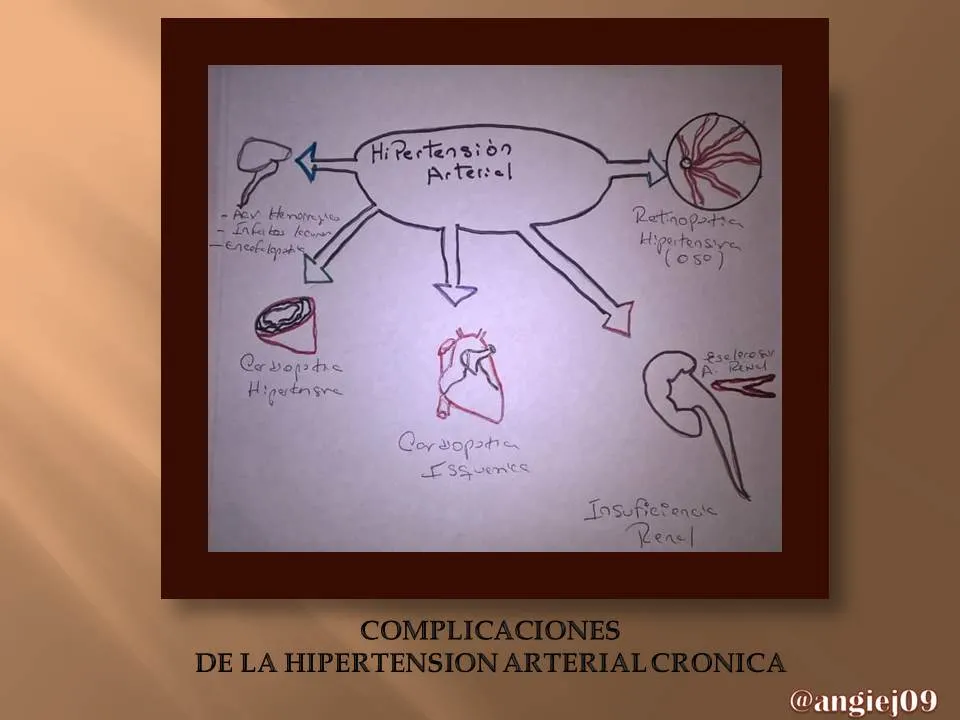
Tenemos que la hipertensión arterial crónica es una complicación frecuente durante el embarazo, sin embargo su incidencia y severidad pueden variar de una relación a otra dependiendo de algunos criterios que se usan para su clasificación. La prevalencia ha estado aumentando progresivamente a través de los años y este aumento es observado en los diversos grupos de edades. Se realizó un estudio en Venezuela para el año 2007 donde se reportó un 7.2% de hipertensión en mujeres con edades comprendidas entre 18 y 39 años.
En la actualidad se ha podido observar que la edad para la maternidad se ha retardad, por lo cual existe una mayor probabilidad para padecer enfermedades crónicas.
Otro aspecto que llama la atención, es el gran aumento de la obesidad, en las mujeres en edades reproductivas y la obesidad pasa a formar un factor de riesgo para para el desarrollo de hipertensión arterial crónica.
La hipertensión arterial coránica se puede definir como todo aumento de las cifras tensional antes de las 20 semanas del embarazo.

Durante el embarazo la hipertensión arterial crónica se puede diagnosticas por medio de tres escenarios diferentes:
A) HIPERTENSION ARTERIAL CRONICA PREGESTACIONAL cifras tensionales >140/90mmHg.
Hipertensión diagnosticada antes del embarazo. Es de suma importancia señalar que existen mujeres, que suelen presentar cifras tensionales elevadas, pero no se encuentran recibiendo tratamiento médico, pero sin embargo alguna de ellas refiere que la tensión les sube poco y por lo cual no reciben tratamiento, todas estas pacientes deben ser clasificadas como hipertensas crónicas.
B) HIPERTENSION ARTERIAL CRONICA DIAGNOSTICADA DURANTE EL EMBARAZO. cifras tensionales >140/90mmHg.
Suele estar documentada durante las primeras 20 semanas del embarazo, este grupo incluye aquellas pacientes que por primera vez se les encuentra una presión arterial elevada, sin embargo, estas pacientes forman parte del grupo que no han recibido un control de presión arterial antes de su embarazo. Es posible que muchas hayan padecido esta enfermedad antes del embarazo, pero al no tener un control previo o no presentar complicaciones no se documentó; esta es la razón por la cual el adecuado control del embarazo durante las primeras 20 semanas de gestación nos permita hacer el diagnostico. Cerca del 30% de las hipertensas crónicas embarazadas, se enteran de este diagnostico en las primeras 20 semanas del embarazo, esto significa que cuando estas pacientes acuden a la emergencia, se documenta una elevación de la presión arterial y se diagnostica como preeclampsia.
c) HIPERTENCION ARTERIAL CRONICA CONFIMADA EN EL POSTPARTO. cifras tensionales >140/90mmHg.
Suele ser la hipertensión arterial que persiste luego de 12 semanas posterior al parto o a la cesárea, se evidencia un grupo de pacientes que tienen control prenatal y no se puede documentar la hipertensión arterial crónica en el embarazo o que son erróneamente diagnosticadas como preeclampsia. Este grupo de pacientes debe recibir un seguimiento posterior al parto de las cifras tensionales y si luego de tres meses pasados el parto o la cesárea persiste las cifras tensionales elevadas, se debe clasificar como hipertensión arterial crónica.



La elevación de la presión arterial, preeclampsia agregada y el desprendimiento prematuro de placenta, son las complicaciones maternas mas frecuentes y pueden convertirse en verdaderas urgencias obstétricas.
Tenemos entonces:
1)Hipertensión severa en pacientes con hipertensión crónica: gran parte de las pacientes tienen la presión bien controlada antes del embarazo y no se justifica el uso de antihipertensivos durante el embarazo, otras pacientes deben cambiar el antihipertensivo que venían tomando ya que los anterior pueden afectar en el embarazo y traer complicaciones fetales. Tenemos que este tipo de paciente puede presentar elevación de la tensión arterial a cualquier edad gestacional, si estas elevaciones son superiores a 160 mmHg la sistólica y 110 mmHg la diastólica y presenta más de 20 semanas de embarazo, existen altas posibilidades de que sea una descompensación de la presión arterial y estaríamos hablando de una hipertensión crónica severa. Estadio 2. Cuando la paciente presenta un embarazo mayor a las 20 semanas aumenta la posibilidad de que sea una preeclampsia sobre agregada, si se descarta la preeclampsia, estamos hablando de una hipertensión severa y lo correcto seria iniciar tratamiento o cambiar los medicamentos antihipertensivos para corregir los niveles de presión arterial.
2)Preeclamsia agregada: nos es fácil para nosotros diagnosticar una preeclampsia en una paciente con hipertensión crónica, sin embargo, existen criterios para esto, los cuales son:
a) En una paciente con hipertensión crónica y con niveles normales de proteína en orina antes de las 20 semanas, se va a considerar preeclampsia agregada, si se presenta un inicio súbito de cifras tensionales, con la aparición de proteínas en la orina con niveles mayores de 300 mg/ 24 hrs o trombocitopenia y síntomas como: cefalea, fotofobia, titnitus y epigastralgia.
b) En pacientes con hipertensión crónica y niveles elevados de proteinuria superior a 300mg/24hrs antes de las 20 semanas de gestación, cuando se evidencia un aumento súbito y mantenido de la presión arterial, incremento súbito de las proteínas en orina y elevación de las enzimas hepáticas y sintomatología.
3)Desprendimiento prematuro de placenta: tenemos que en la población general se considera que el riesgo de un desprendimiento prematuro de placenta es aproximadamente del 0.5%, sin embargo, en casos de hipertensión crónica, este porcentaje puede ser dos o tres veces mas altos. Todas estas complicaciones ponen en peligro la vida de la madre y del feto, de allí que todas son tratadas como urgencias de la hipertensión crónica y el embarazo.
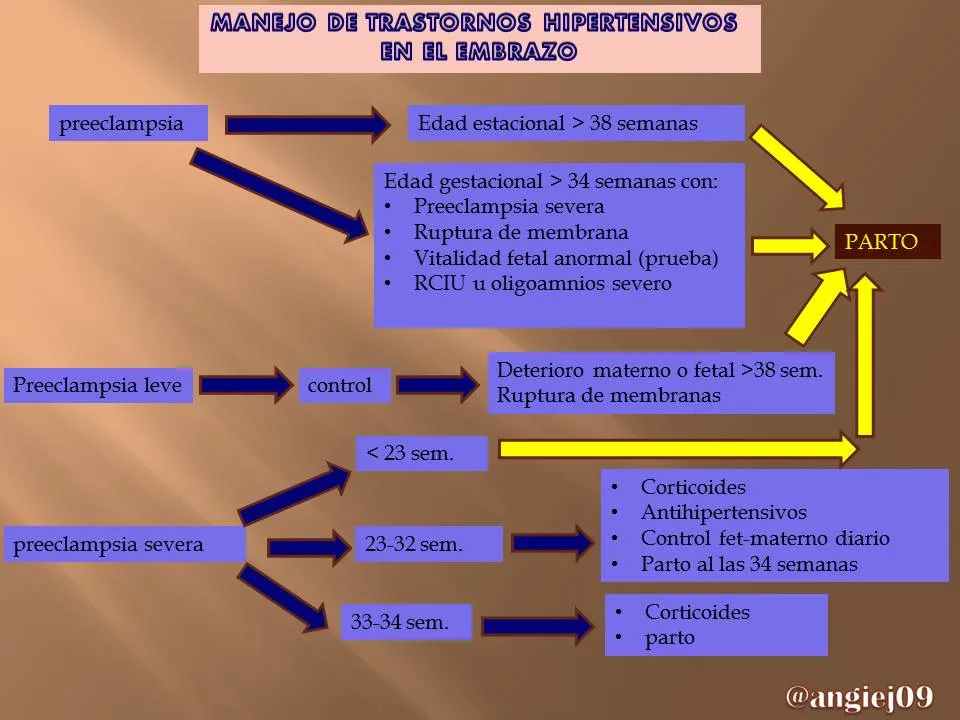
PREECLAMPSIA

La preeclampsia suele ser una enfermedad sistémica caracterizada por daño endotelial generalizado y vasoespasmo que se manifiesta luego de la semana 20 de gestación o hasta 6 semanas luego del postparto. La principal manifestación clínica son hipertensión arterial y proteinuria.
Es importante definir algunos conceptos:
1) Hipertensión arterial: presión arterial sistólica > 140 mmHg y presión arterial diastólica > 90 mmHg en dos tomas separadas y a 6 horas luego de 10 minutos de reposo con la paciente sentada, los pies apoyados en el piso y en el brazo a nivel del corazón.
2) Proteinuria: mas de 300 mg de proteínas en tiras reactivas en dos ocasiones, la confirmación en tomas sucesivas con mas de 6 horas de diferencia, mejorara el valor predictivo, en ausencia de infección urinaria verificada por urocultivo.
3) Doppler de uterinas patológicas: índice de pulsatilidad media mayor al percentil 95.
Factor de riesgo:
Existe un grupo de embarazadas que presenta un riesgo aumentado de padecer preeclampsia, se ha encontrado hasta la fecha que existe un número importante de factores de riesgo, mucho de los cuales han evidenciado una fuerte asociación con la posibilidad de desarrollar preeclampsia. Identificar estos factores es importante en función de poder seleccionar a aquellos pacientes en la que puede ser más conveniente la aplicación de un método auxiliar de tamizaje.
1) Edad: la preeclampsia suele ser más común. Esto es en embarazos menos de 18 años y mayor de 35 años. El aumento en la frecuencia de la frecuencia de hipertensión crónica puede explicar la incidencia aumentada de preeclampsia en embarazadas añosas. Por otra parte, las pacientes menores de 20 años es posible que el factor de riesgo real este constituido por la escasa exposición previa a el esperma paterno.
2) Escasa exposición a el esperma paterno: el riesgo de preeclampsia aumenta en aquellas pacientes que han tenido escasos contactos con el semen de la misma pareja antes de la concepción, suele suceder que el antecede de un aborto o de un embarazo normal con la misma pareja se asocia con un riesgo reducido de preeclampsia, no obstante, este riesgo desaparece con el cambio de pareja.
3) Primiparidad: las madres que conciben un hijo de un padre que tuvo otra pareja que desarrollo preeclampsia poseen un riesgo mayor de desarrollar preeclampsia. Mas allá de que la haya padecido o no previamente.
4) Raza: la preeclampsia tiene una prevalencia superior en las mujeres de raza negra, posiblemente debido a que experimentan una mayor ocurrencia de hipertensión arterial crónica.
5) Síndrome de anticuerpos antifosfolipídicos: la presencia del factor inhibidor lúpico ante la incidencia de abortos en el primer trimestre, así como la preeclampsia.
FISIOPATOLOGIA
La preeclampsia suele ser considerada un trastorno heterogéneo cuya patogenia puede definir en pacientes nulíparas o en pacientes con enfermedades vasculares o preeclampsia previa, diabetes mellitus o embarazo múltiple.
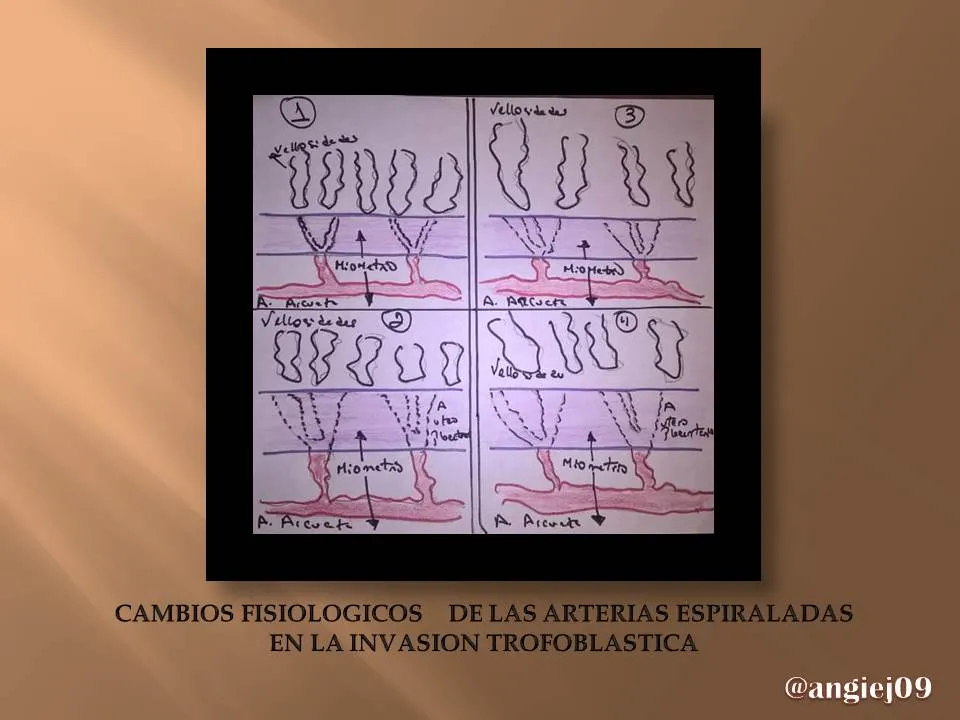
Tenemos entonces que la migración trofoblástica (placenta en desarrollo) hacia la capa intima de las arterias espiraladas de la decidua y el miometrio con el reemplazo del tejido musculoelastico de la pared vascular es un acontecimiento esencial para el desarrollo normal de la placenta, por otra parte, existen múltiples evidencias acerca de que las anormalidades de la placenta humana están asociadas con desordenes únicos para la especie, como la preeclampsia y mola hidatiforme.
Existen algunas evidencias que proponen que pueden ser de origen inmunológico en el que interviene los padres y el feto y que tenia vital importancia en el origen de la preeclampsia, la presencia de semen en el tracto genital femenino va a desencadenar una proliferación de eventos, que semejan una reacción inflamatoria.
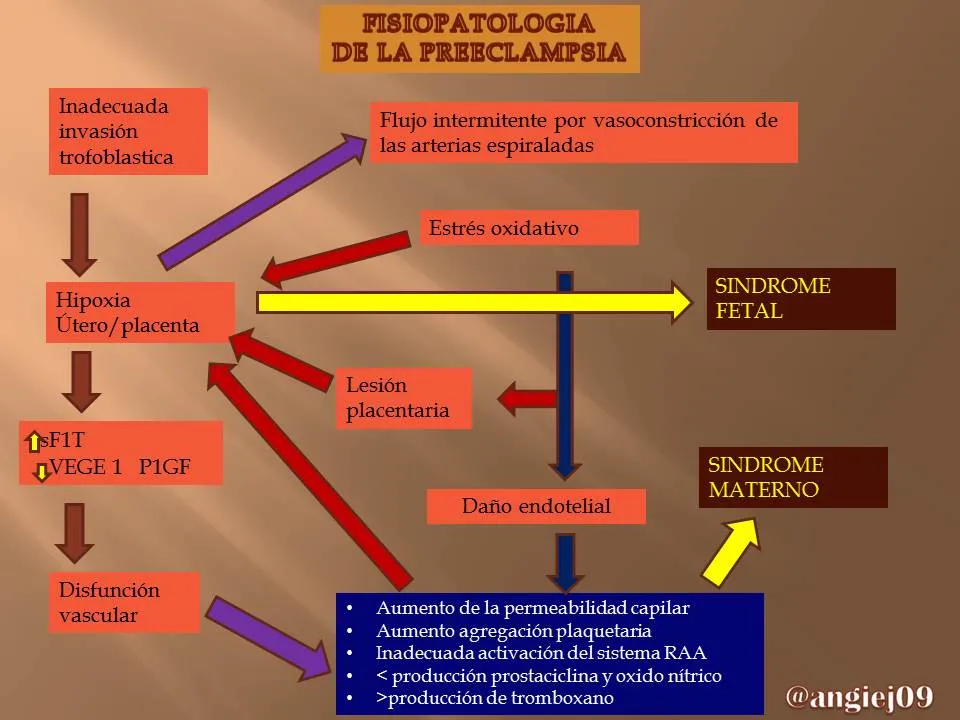
Puede asumirse también que una parte de la fisiopatología de la preeclampsia esta vinculada con una disfunción endotelial que aumenta la sensibilidad en agentes vasoconstrictores y logran producir vasoespasmo. Desde ya hace algunos años se ha venido postulando que la preeclampsia se asocia con déficit relativo en la producción vascular de prostaciclina, el cual es vasodilatador y una producción aumentada de tromboxano, prostaglandina vasodilatadora secretadas por plaquetas agregadas.
De este modo vamos a tener que en la preeclampsia existe una disfunción endotelial o una inadecuada activación del endotelio que determina la presencia de fenómenos vinculados con su génesis. Entre los cuales tenemos:
- Aumento de permeabilidad endotelial.
- Incremento de la agregación plaquetaria.
- Inadecuada activación del sistema Renina-Angiotensina-Aldosterona.
- Aumento de la sensibilidad vascular a angiotensina II y norepinefrina, con la consecuente vasoconstricción e hipertensión arterial.
- Disminución en la producción de prostaglandinas vasodilatadores, en especial prostaciclinas y óxido nítrico.
Por ultimo tenemos que en la actualidad existen algunas evidencia de que el estrés oxidativo de la placenta desempeña un rol predominante en la patogénesis de la preeclampsia, la causa del estrés oxidativo es secundaria a la hipoxia placentaria dependiendo de una invasión defectuosa trofoblástica, esta invasión defectuosa va a determinar que las arterias espiraladas no alcanzan a tener un calibre aumentado en la porción muscular, es probable que la imposibilidad de adquisición de un mayor calibre por parte de estas arterias no tenga un impacto mayor en el volumen de flujo del espacio intervelloso y en la concentración de oxígeno, ya que esas porciones de las arterias no son muy limitados del flujo.

REFERENCIAS BIBLIOGRAFICAS
Gul A, Cebeci A, Aslan H, Polat I, Ozdemir A, Ceylan Y. Perinatal outcomes in severe preeclampsia-eclampsia with and without HELLP syndrome. Gynecol Obstet Invest 2010
Newman MG, Robichaux AG, Stedman CM, Jaekle RK, Fontenot MT, Dotson T, Lewis DF. Perinatal outcomes in preeclampsia that is complicated by massive proteinuria. Am J Obstet Gynecol 2009
Lee W, O'Connell CM, Baskett TF Maternal and perinatal outcomes of eclampsia: Nova Scotia, 1981-2000. J Obstet Gynaecol Can2011
los dibujos son realizados por el autor @angiej09, modificados en power point, los vídeos son del canal de you tube de la autora @angiej09 (@mundomaternofetal).














